Ossificação Heterotópica em Lesão Medular: Diagnóstico e Tratamento
Não é raro, depois de uma lesão medular, o corpo começar a dar sinais de que está tentando “resolver” o trauma de formas meio tortas. Um desses sinais atende pelo nome pomposo — e pouco falado — de ossificação heterotópica. Se você já escutou esse termo num ambulatório e ficou peixe fora d’água, calma: nessa conversa aqui você não vai ter que decifrar latim pra entender o que está em jogo.
Vamos direto ao ponto: a ossificação heterotópica (OH) pode transformar músculos em quase pedra. Exagero? Nem tanto. E ignorar isso pode complicar (muito) a reabilitação, causar dor crônica e até impedir movimentos que ainda estavam preservados. Então bora entender o que é, quando ela aparece e — o mais importante — o que fazer a respeito.
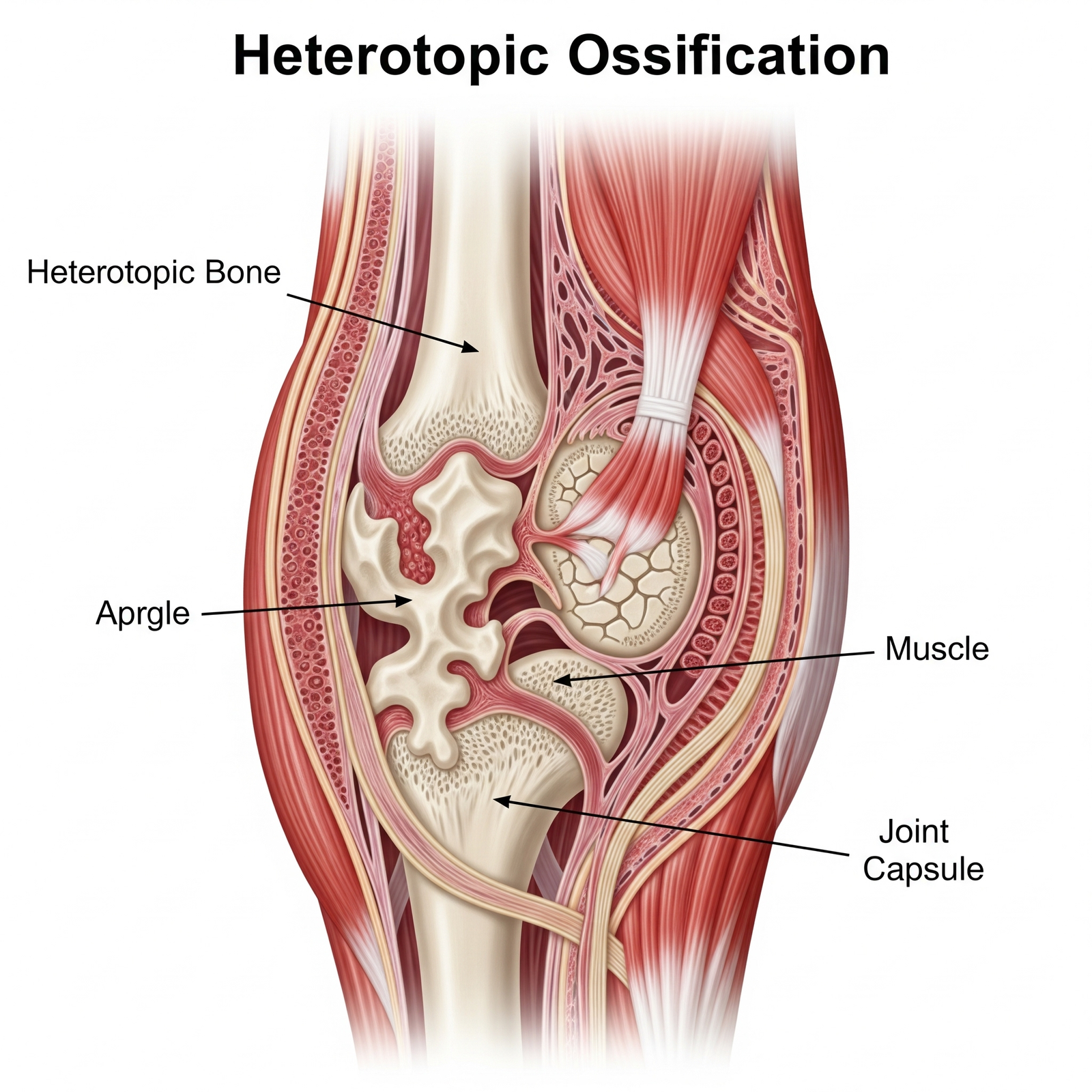
É o corpo formando osso onde só deveria ter músculo ou tecido mole. Um cavalo desgovernado da regeneração.
O que é isso na prática?
A ossificação heterotópica é basicamente a formação de tecido ósseo fora do esqueleto normal, geralmente em músculos, tendões ou outras estruturas moles próximas às articulações. No caso de lesados medulares, esse processo tende a ocorrer mais comumente nos quadris, joelhos, ombros e cotovelos.
O grande problema não é a presença do osso em si, mas o que ele causa: dor, inchaço, perda de amplitude de movimento e até impossibilidade de posicionamento funcional — o que dificulta até tarefas simples como sentar ou vestir uma roupa.
Por que isso importa agora?
Porque a OH costuma aparecer entre 3 a 12 semanas após a lesão medular — justamente quando o foco geral está em outras frentes: estabilização da pressão, prevenção de escaras, fisioterapia, adaptação emocional. E, nesse calor todo, muitos profissionais e familiares não percebem ou subestimam os primeiros sinais.
- Surgiu uma massa dura e dolorosa perto da articulação?
- O paciente está com febre sem causa infecciosa identificada?
- A articulação está inchada e com mobilidade reduzida, sem trauma recente?
Pode ser OH mandando oi.
Ignorar esses sinais pode tornar o osso ectópico irreversível. Agilidade muda o jogo.
Fatores de risco para OH em lesão medular
Embora a origem detalhada da OH ainda seja motivo de estudos (spoiler: tem vários na Sessão Evidências do site que destrincham isso), já se conhece um bom conjunto de fatores que aumentam o risco:
- Lesão medular completa (níveis torácicos baixos)
- Mobilização tardia após o trauma
- Espasticidade intensa não controlada
- Traumas repetitivos ou cirurgias recentes próximas à articulação
- Infecções sistêmicas
Ou seja: quanto maior o grau de inatividade e inflamação, maior a chance do corpo surtar no processo de regeneração e jogar osso onde não deveria.
Diagnóstico: como não deixar passar?
O diagnóstico da OH é majoritariamente clínico, mas os exames de imagem são essenciais para confirmação e localização precisa.
Principais ferramentas diagnósticas:
- Radiografia simples: Mostra áreas ossificadas, mas só depois de algumas semanas
- Cintilografia óssea: Detecta atividade osteoblástica precoce (ideal até a 3ª semana)
- Ultrassonografia: Boa para avaliar tecido mole envolvido
- Tomografia: Ajuda a mapear o comprometimento exato da articulação
E aquele alerta clichê que sempre vale repetir: a suspeita clínica vem antes da imagem. Se esperar o raio-X mostrar, talvez você já esteja atrasado.
Tratamento: o que fazer de verdade?
Existem três frentes possíveis no manejo da OH, e normalmente elas se combinam:
1. Tratamento medicamentoso
Os anti-inflamatórios não esteroidais (AINEs) como indometacina são usados com intenção profilática e, às vezes, terapêutica. Há também o uso de difosfonatos em alguns protocolos — ainda com efeito questionável.
2. Fisioterapia (sempre com limites)
Mobilização passiva com cuidado pode manter a amplitude de movimento das articulações próximas à área afetada. Mas exagerar pode piorar a inflamação e estimular ainda mais a ossificação. Tem que ser trabalho conjunto entre fisioterapeuta e médico.
3. Cirurgia (último recurso)
Indicado só quando a ossificação compromete severamente a funcionalidade e qualidade de vida. E mesmo assim, só após a maturação da lesão óssea (normalmente um ano após início dos sintomas). Fazer antes disso aumenta risco de recidiva.
Dica: cirurgia em articulação com ossificação ativa é como podar árvore durante furacão.
O que ninguém te contou
Uma verdade dura que poucos têm coragem de falar na lata: a ossificação heterotópica não é fácil de prever nem de controlar. Tem paciente que desenvolve massivamente mesmo com todos os cuidados. E tem quem, mesmo imobilizado e com espasticidade alta, não desenvolve nada.
Por isso, o mais próximo de controle que se pode ter é vigilância ativa e ação precoce. Acordar os olhos da equipe multidisciplinar e transformar o cuidado do dia a dia em radar constante.
Dica extra do Site
Se você chegou até aqui, provavelmente já entendeu a importância de falar disso cedo com o paciente e a família. Mas quando for explicar, use linguagem visual. Um dos cursos mais procurados na nossa comunidade fala justamente sobre prevenção de complicações invisíveis — tipo essa. E um bom ponto de partida é mostrar os vídeos da página de vídeos do Além da Lesão. Porque quando o paciente vê, ele entende. E quando entende, participa.
Treinar o olhar clínico não é só coisa de médico. Cuidadores atentos salvam articulações.
Conclusão
OH é uma daquelas peças-traps do corpo humano que aparecem sem convite e se instalam com força. Mas, diferente do que parece, ela não precisa interromper a reabilitação — desde que seja reconhecida cedo e tratada de maneira estratégica.
Então se você é fisioterapeuta, enfermeiro, cuidador ou familiar de alguém com lesão medular, guarde isso: ficar atento aos pequenos sinais nos primeiros meses pode fazer toda a diferença lá na frente.
E aí, vai continuar esperando pra se informar ou vai dominar logo esse assunto?
Conheça também a loja do Além da Lesão com cursos e conteúdos que ajudam a entender o real da reabilitação — sem rodeios, sem promessas mágicas. Só o que funciona mesmo.